Criptorchidismo
Definizione
Il termine criptorchidismo deriva dal greco e letteralmente significa “testicolo nascosto”. Si parla di criptorchidismo quando dopo 9 mesi di età un testicolo si trova in permanenza al di fuori dello scroto ed il suo abbassamento in scroto per trazione manuale è impossibile o seguito da una risalita immediata.
Condizioni simili ma differenti
Esistono situazioni simili al criptorchidismo, ma in realtà ben differenti:
-
testicolo mobile (retractile testis): quando fa freddo oppure quando un bambino è agitato o ha paura di essere toccato viene evocato un riflesso, chiamato “riflesso cremasterico”, che fa risalire il testicolo in sede sovrascrotale o inguinale. Come nel criptorchidismo, quindi, anche in caso di testicolo mobile il testicolo non è in scroto, ma la differenza sta nel fatto che in caso di testicolo mobile, quando il riflesso cremasterico ha terminato di agire, il testicolo ridiscende in scroto spontaneamente o con un semplice massaggio, cosa che invece non avviene in caso di criptorchidismo. Distinguere le due situazioni è molto importante. Il testicolo mobile è una condizione da ritenersi pressoché normale sino all’adolescenza. In genere si risolve con lo sviluppo: il testicolo s’ingrandisce e non riesce più a risalire. E’ però una situazione da tenere sotto controllo attraverso una visita medica a cadenza annuale in quanto nel 30% dei casi può col tempo trasformarsi in criptorchidismo, o meglio in ascending tetis (vedi dopo).
-
“ascending testis” o criptorchidismo acquisito: alla nascita e nella prima infanzia il testicolo è in sede scrotale, ma successivamente risale in sede inguinale. Questa condizione si verifica tipicamente nei bambini con testicolo mobile o nei bambini obesi. Come per il criptorchidismo è necessario un intervento chirurgico correttivo, ma la prognosi è migliore perché il testicolo nei primi anni di vita era nella posizione corretta.
-
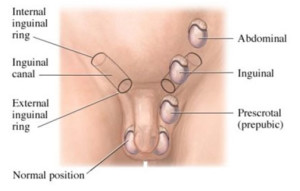
testicolo ectopico: come nel criptorchidismo il testicolo non è in scroto, ma mentre nel criptorchidismo il testicolo è lungo il normale percorso del testicolo stesso, in caso di testicolo ectopico il testicolo si trova in una sede anomala come ad esempio nel tessuto adiposo al di sopra del canale inguinale (sede sovrainguinale, molto comune), sopra il pene (sede sovrapubica), all’interno della coscia (sede femorale), sotto lo scroto (sede perineale) o a fianco del testicolo controlaterale (ectopia crociata, rarissima).
-
Agenesia testicolare: il testicolo non è presente in scroto perché non esiste, non si è mai formato.
-
Atrofia testicolare: il testicolo esiste, ma è atrofizzato, ossia è molto piccolo e le sacchetta scrotale appare vuota. Spesso il testicolo atrofico è la conseguenza di una torsione del testicolo avvenuta durante la vita fetale. Il testicolo atrofico è un organo senza alcuna funzione, che rischia nel tempo una degenerazione neoplastica, pertanto si consiglia in genere di asportarlo chirurgicamente.
Incidenza
Il criptorchidismo costituisce la più frequente anomalia congenita del sistema genito-urinario. Nei nati a termine l’incidenza del criptorchidismo è del 3-5%, di questi il 15% è bilaterale. Nei prematuri o nei nati con basso peso alla nascita (<2.5Kg) l’incidenza del criptorchidismo è più alta: circa il 30%.
Molti studi hanno dimostrato che la maggior parte (circa il 70%) dei testicoli che alla nascita sono ritenuti scende spontaneamente in scroto tra i 3 ed i 6 mesi di età. All’età di 9 mesi solo lo 0.7-1% dei bambini nati con testicoli ritenuti ha ancora il criptorchidismo. La stessa incidenza dello 0.7% è stata riscontrata nei giovani adulti suggerendo che dopo i 9 mesi di età il testicolo spontaneamente non scende più.
Normale sviluppo del testicolo
Inizialmente i testicoli si formano vicino ai reni, poi durante la gravidanza pian piano scendono verso lo scroto, attraversando dapprima l’addome (migrazione trans-addominale) e poi il canale inguinale (migrazione trans-inguinale). Il percorso attraverso il canale inguinale è guidato da numerosi fattori:
- trazione meccanica: ci sono legamenti (gubernaculum) e muscoli (cremastere) che tirano il testicolo verso lo scroto
- spinta meccanica: durante lo sviluppo fetale la pressione all’interno dell’addome aumenta e spinge il testicolo in basoo
- stimolazione biochimica: alcune sostanze prodotte da strutture adiacenti al testicolo (epididimo) sembrerebbero guidare il testicolo verso lo scroto
- stimolazione ormonale: alcuni ormoni sembrerebbero stimolare la discesa del testicolo
Cause
Esistono numerose ipotesi per spiegare come mai avviene il criptorchidismo:
- Ipotesi ostruttivo-meccanica: secondo questa ipotesi durante la gravidanza si formano degli ostacoli (aderenze addominali interne, canale inguinale chiuso, vasi sanguigni del testicolo troppo corti o dotto deferente troppo corto) che impediscono meccanicamente al testicolo di scendere in scroto.
- Anomalie del gubernaculum testis: il gubernaculum è un legamento che aggancia il testicolo e lo tiene fissato al fondo dello scroto. Durante il normale sviluppo serve per tirare il testicolo verso il basso. Secondo questa teoria se il gubernaculum è assente o è troppo lungo, esso non riesce a tirare il testicolo verso il basso ed il testicolo resta in alto.
- Ridotta pressione intra-addominale: i bambini affetti da gravi malformazioni addominali (S. di prune-belly, gastroschisi) caratterizzate da una ridotta pressione addominale hanno tutti il criptorchidismo. Tale ipotesi suggerisce pertanto che anche nei bambini altrimenti sani una modesta riduzione della pressione addominale potrebbe essere una causa di criptorchidismo.
- Anomalie del testicolo: secondo questa ipotesi il testicolo stesso si forma con una struttura alterata, meno funzionante, e non riesce a scendere in scroto
- Anomalie ormonali: numerosi ormoni guidano direttamente o indirettamente il processo di discesa del testicolo. Quindi la ridotta produzione di uno qualunque di essi può causare il criptorchidismo. Infatti molti studi hanno riscontrato che i bambini con criptorchidismo monolaterale nei primi 6 mesi di vita producono meno testosterone. Molto probabilmente un’anomalia ormonale è la causa del criptorchidismo nella maggior parte dei neonati sani. Non è chiaro, comunque, come un problema generale quale la ridotta produzione ormonale possa causare il criptorchidismo monolaterale.
Sintomi
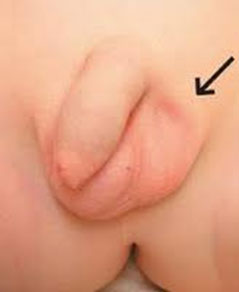
Il criptorchidismo è completamente asintomatico: il bambino non avverte alcun dolore. Guardando lo scroto esso appare vuoto, piccolo o poco rugoso. Può essere presente un certo gonfiore in sede inguinale.
La sede più frequente di un testicolo ritenuto è appena al di fuori dell’anello inguinale esterno (sede sovrascrotale), poi all’inguine (sede inguinale), ed infine all’interno dell’addome (testicolo non palpabile).
Conseguenze
Possibili complicanze o conseguenze del criptorchidismo sono:
- ernia inguinale: circa il 90% dei bambini con testicolo ritenuto presenta una pervietà del dotto peritoneo-vaginale, che favorisce la comparsa di un’ernia inguinale (vedi ernia inguinale)
- torsione del testicolo: si stima che la torsione del testicolo sia 10 volte più comune in un testicolo ritenuto rispetto ad un testicolo normalmente sceso in scroto, ma il vero rischio relativo non è noto. La probabilità di salvare un testicolo ritenuto andato incontro a torsione è minore rispetto a quella di un testicolo in scroto, in quanto la diagnosi è più difficile e viene spesso posta in ritardo.
- trauma del testicolo: quando il testicolo si trova, come dovrebbe essere, in sede scrotale, esso si trova in una sede protetta, perché se riceve un colpo è libero di spostarsi e così facendo il trauma viene attutito. Se invece il testicolo è ritenuto in sede inguinale, quando riceve un colpo (pallonata, calcio, etc.) viene compresso contro la superficie dura dell’osso pubico e il trauma da schiacciamento è maggiore.
- infertilità: l’associazione tra criptorchidismo ed infertilità è ampiamente nota: un’alterata struttura del testicolo ritenuto e/o la temperatura elevata a cui si trova il testicolo criptorchide possono danneggiare i futuri spermatozoi.
- Nella popolazione generale l’intervento correttivo per il criptorchidismo (orchipessi) ha un’incidenza del 2-4%. Tra gli uomini che si rivolgono ai centri per l’infertilità l’incidenza di pregressa orchipessi o di criptorchidismo non trattato è del 6%. Quindi tra gli uomini infertili l’incidenza del criptorchidismo è 1.5-3 volte superiore a quella nella popolazione maschile adulta fertile.
- In caso di criptorchidismo monolaterale con orchipessi monolaterale ritardata (cioè eseguita dopo i 2 anni di età) le biopsie testicolari e gli studi ormonali hanno dimostrato un ridotto potenziale di fertilità, gli spermiogrammi eseguiti in età adulta sono normali nel 75% dei casi, ma la paternità sembrerebbe non essere ridotta.
- In caso di criptorchidismo bilaterale con orchipessi bilaterale ritardata (cioè eseguita dopo i 2 anni di età) il 40% degli uomini adulti risulta infertile, il 40% presenta un ridotto numero di spermatozoi, il 20% ha uno spermiogramma normale. A tale riguardo è molto importante la sede iniziale del testicolo: in caso di testicoli intra-addominali è più frequente un’assenza o comunque una bassa qualità degli spermatozoi, mentre in caso di testicoli in sede pre-scrotale lo spermiogramma eseguito in età adulta è in genere normale o quasi.
- Studi clinici eseguiti su uomini adulti sottoposti nella loro infanzia ad orchipessi precoce (prima dei 2 anni di età) hanno dimostrato più alti livelli di sostanze importati per la fertilità, suggerendo che l’orchipessi eseguita prima dei 2 anni di età ha un effetto positivo sulla fertilità.
- Tutte queste informazioni suggeriscono che l’orchipessi precoce (entro i due anni di età) è utile nel prevenire l’infertilità.
- trasformazione neoplastica maligna: Il tumore del testicolo è una malattia molto rara (5.4 casi ogni 100.000 uomini), che si presenta in genere tra i 15 ed i 30 anni di età. L’incidenza del tumore al testicolo nella popolazione generale è dello 0,3-0,7% mentre nei ragazzi/uomini con storia di criptorchidismo l’incidenza è del 3-5%, pertanto il rischio è 4-7 volte maggiore.
- Correggere il criptorchidismo prima dei 2 anni di età (orchipessi precoce) previene la comparsa del tumore? Secondo alcuni studi sì, secondo altri no. Occorre però tenere conto del fatto che solo da una decina di anni si esegue l’orchipessi intorno ad 1 anno di età, pertanto gli studi attualmente disponibili in realtà si riferiscono in genere a pazienti operati dopo 1 anno di età. I primi dati attualmente disponibili sembrerebbero confermare che l’orchipessi eseguita intorno ad 1 anno di età riduce il rischio tumorale. Certo è che posizionare il testicolo in sede scrotale consente una diagnosi precoce dell’eventuale tumore, quindi a genitori e ragazzi occorre insegnare la metodica dell’auto-palpazione testicolare da eseguirsi ogni 15 giorni dopo la pubertà.
Accertamenti diagnostici
In caso di criptorchidismo non è necessario eseguire alcun esame strumentale. La visita da parte del medico è da sola in grado di consentire la diagnosi e definire il tipo di criptorchidismo:
- criptorchidismo con testicolo palpabile: il testicolo è palpabile in sede sovrascrotale, nella parte bassa del canale inguinale, nella parte intermedia del canale inguinale o nella parte alta del canale inguinale
- criptorchidismo con testicolo non palpabile: non è possibile apprezzare manualmente il testicolo. Questo vuol dire che ci si può trovare di fronte ad una delle seguenti situazioni:
- testicolo normotrofico intra-addominale: il testicolo è ben sviluppato, ma si trova molto in alto, all’interno dell’addome, pertanto non è possibile palparlo.
- testicolo atrofico: il testicolo esiste, ma è atrofizzato, ossia è molto piccolo pertanto non lo si riesce a sentire con le mani. Il testicolo atrofico è un organo senza alcuna funzione, che rischia nel tempo una degenerazione neoplastica, pertanto si consiglia in genere di asportarlo chirurgicamente.
- agenesia del testicolo: il testicolo non è palpabile perché non esiste, non si è mai formato.
In caso di criptorchidismo non palpabile molto spesso viene prescritta un’ecografia testicolare. L’ecografia, però, è un esame non affidabile anche se eseguita da un medico esperto. L’ecografia può dire che il testicolo è presente quando poi in realtà non esiste, perché può aver confuso per testicolo quello che invece è un linfonodo (sensibilità del 45%). Al contrario l’ecografia può dire che il testicolo non è presente, quando poi in realtà esiste, magari nascosto sotto un’ansa intestinale (specificità del 78%). Pertanto in caso di criptorchidismo eseguire un’ecografia è scorretto e fuorviante.
Anche altri esami strumentali come TAC e Risonanza Magnetica non sono affidabili e possono risultare fuorvianti.
L’unica metodica che consente di valutare esattamente la situazione è l’esplorazione chirurgica, che ha una sensibilità e una specificità del 100%.
Trattamento
Quando la diagnosi di criptorchidismo viene posta alla nascita si adotta inizialmente un atteggiamento di attesa in quanto la maggior parte dei testicolo ritenuti scende spontaneamente in scroto nei primi 3-4 mesi di vita. La discesa spontanea dopo i 6 mesi di età, invece, è rara.
Se il testicolo non scende nei primi 6 di vita, è stato dimostrato che dopo 1 anno di età iniziano i primi danni sui futuri spermatozoi. La correzione del criptorchidismo dovrebbe quindi avvenire prima che tali cambiamenti si verifichino. Le linee guida della Società Europea di Urologia Pediatrica (ESPU) dicono che se un testicolo non è sceso spontaneamente in scroto entro il primo anno di età, non vi è alcun vantaggio a continuare ad aspettare e, allo scopo di prevenire i possibili danni alla linea germinale, il criptorchidismo dovrebbe essere corretto entro i 12 mesi di età.
Obiettivo del trattamento è posizionare il testicolo in sede scrotale. Il posizionamento del testicolo in sede scrotale riduce il rischio di torsione del testicolo e di traumi contusivi del testicolo, inoltre il testicolo in scroto è più facilmente visitabile. Se l’intervento chirurgico correttivo viene eseguito precocemente (1 anno di età) si riduce il rischio di infertilità e di tumore del testicolo. Da ultimo, avere il testicolo in posizione scrotale migliora l’immagine che una persona ha del proprio corpo.
Il trattamento del testicolo ritenuto è pressoché sempre chirurgico. In passato prima di ricorrere all’intervento si eseguiva un trattamento ormonale, ma la sua efficacia è stata nel tempo sconfessata. Attualmente alcuni centri affiancano la terapia ormonale all’intervento chirurgico per migliorare la fertilità.
Terapia ormonale
La terapia ormonale consiste nel somministrare ormoni che stimolano la discesa del testicolo attraverso uno spray nasale (3 volte al giorno per 4 settimane) o iniezioni intramuscolo (2 volte alla settimana per 6 settimane). In passato è stata molto utilizzata allo scopo di evitare l’intervento chirurgico, ma attualmente la maggior parte degli studi scientifici ha dimostrato che:
- il trattamento è efficace solo nel 20% dei casi
- la percentuale di successo è in realtà minore se consideriamo solo i veri testicoli ritenuti (criptorchidismo) escludendo invece il testicolo mobile
- l’efficacia dipende dalla posizione del testicolo: è efficace quanto più basso è il testicolo
- dopo un iniziale beneficio, fino al 25 % dei testicoli risale in sede sovrascrotale
- il trattamento può dare effetti collaterali: dolore ricorrente nella zona di iniezione nel caso si scelga la somministrazione per via intra-muscolo, crescita del pene, crescita di peluria pubica, erezioni dolorose, comportamento aggressivo, infiammazioni temporanee del testicolo. In genere tali effetti collaterali sono di lieve entità e si risolvono nell’arco di 6 mesi dal termine del trattamento.
In considerazione della scarsa efficacia e dei plurimi potenziali effetti collaterali alcune autorevoli società scientifiche (Nordic consensus) sconsigliano il trattamento ormonale e indicano come trattamento di prima scelta per la correzione del criptorchidismo l’intervento chirurgico.
Anche le linee guida della Società Europea di Urologia Pediatrica sostengono che l’intervento chirurgico costituisce il golden standard per il trattamento del criptorchidismo, ma aggiungono che il trattamento ormonale, somministrato prima o dopo l’intervento, può essere utile per migliorare la successiva fertilità. Non esistono tuttavia studi scientifici a lungo termine che forniscano dati a sostegno di tale indicazione.
Vedi anche:
Interventi > Orchipessi