DEFINIZIONE
L’ipospadia è una malformazione congenita dell’uretra maschile, in cui:
- il meato uretrale non è perfettamente sulla punta del pene al vertice del glande, ma si trova più in basso. Il meato può trovarsi appena al di sotto della punta del pene (ipospadia di minima entità), oppure può trovarsi in un punto qualunque lungo l’asta del pene (ipospadia di media entità), o addirittura essere vicino o sotto i testicoli (ipospadia grave).
Ad un esame attento del pene è possibile vedere due aperture:
- una in sede normale sulla punta del glande; si tratta di un’apertura a fondo cieco, ossia è una falsa apertura, da lì l’urina non esce
- una più in basso, lungo il pene, come descritto sopra, che costituisce il vero meato uretrale da cui fuoriesce l’urina.
- il pene può presentare una curvatura (recurvatum penis). Ciò si verifica soprattutto con le forme più gravi di ipospadia
- il prepuzio non è completo, ne manca il versante inferiore, pertanto sotto rimane aperto. Si parla di prepuzio a scialle o prepuzio a berretto frigio proprio per la forma che viene ad avere il prepuzio quando non è completo.
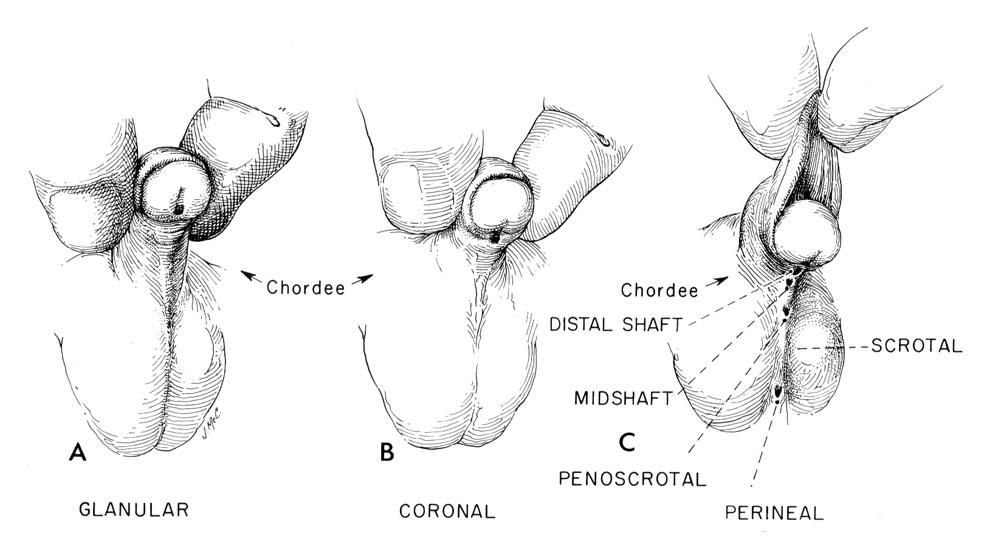
Ipospadia
CLASSIFICAZIONE
A secondo di dove si trova il meato uretrale è possibile distinguere:
- ipospadia di 1° grado (lieve): il meato uretrale è nel glande (ipospadia navicolare), al solco coronarico (ipospadia coronale) o appena al di sotto di esso (ipospadia sub-coronale). Costituisce la forma più frequente di ipospadia con una percentuale del 50% dei casi.
- ipospadia di 2° grado (moderata): il meato uretrale è in un punto qualunque dell’asta del pene (ipospadia peniena distale, meso-peniena, peniena prossimale). 30% dei casi.
- ipospadia di 3° grado (grave): il meato uretrale è nello scroto in mezzo ai testicoli (ipospadia scrotale) o sotto i testicoli (ipospadia perineale). 20% dei casi.
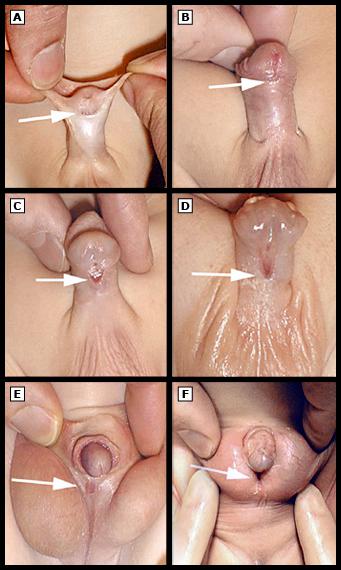
Classificazione ipospadia
Differenti tipi di ipospadia: A) ipospadia navicolare; B) ipospadia coronale; C) ipospadia peniena distale; D) ipospadia meso-peniena; E) ipospadia scrotale; F) ipospadia perineale.
Questa classificazione, tuttavia, è molto semplicistica in quanto non tiene conto della curvatura del pene. La gravità dell’ipospadia, infatti, dipende non solo dalla posizione del meato uretrale, ma anche dell’entità della curvatura del pene.
Più il pene è curvo più l’uretra da ricostruire è lunga, questo perchè una volta che il pene viene raddrizzato, il meato dell’uretra si posizione più in basso rispetto alla posizione di partenza.
Da ultimo, si segnala una rara forma di ipospadia – 6% dei casi – molto lieve, in cui il meato dell’uretra è a livello del glande o del solco coronarico, ma il prepuzio è perfettamente completo. Tale ipospadia viene detta “megameato con prepuzio intatto”. In genere non viene diagnosticata alla nascita, ma solo più tardi quando il bambino cresce ed è possibile retrarre il prepuzio. Tale forma di ipospadia non necessita di alcuna correzione chirurgica.
INCIDENZA
L’ipospadia è una delle malformazioni congenite più comuni nei maschi. Ha un’incidenza dello 0.3-0.7%, cioè si verifica in 3-7 bambini su 1000.
L’incidenza dell’ipospadia varia a seconda della provenienza etnica: è più frequente nelle popolazioni del mediterraneo, rara nei bambini di razza nera.
L’incidenza dell’ipospadia sta aumentando nel tempo:
- in Danimarca dal 1977 al 2005 è aumentata dello 0.24 allo 0.52%
- negli Stati Uniti è raddoppiata, passando dallo 0.2% nel 1970 allo 0.4% nel 1993
- in Australia l’incidenza è passata dallo 0.28% allo 0.43% tra il 1980 ed il 2000
Perché tale aumento? Senza dubbio oggi, rispetto al passato, c’è una maggiore attenzione sanitaria nei confronti di tale malformazione pertanto vengono segnalati casi che una volta non venivano nemmeno notati. Questa, però, non può essere l’unica spiegazione. Molto probabilmente col passare degli anni sono aumentati alcuni fattori di rischio. Innanzitutto c’è un maggiore inquinamento ambientale (es. pesticidi nell’agricoltura, estrogeni nell’allevamento animale), ma anche una maggiore esposizione a farmaci (uso di progestinici), che possono influenzare il normale sviluppo dei genitali esterni maschili. Sono attualmente in corso studi di ricerca scientifica per identificare i possibili fattori di rischio per l’ipospadia, in modo da poterli eliminare e sperare così di ridurre l’incidenza di tale patologia in futuro.
NORMALE SVILUPPO
Durante lo sviluppo fetale i genitali esterni sia del maschio che della femmina originano da una stessa unica struttura, detta tubercolo genitale. Sino alla 7°-8° settimana di gravidanza i genitali esterni del maschio e della femmina sono uguali. E’ solo a partire dalla 9° settimana di gravidanza che i genitali esterni iniziano a differenziarsi nei due sessi.
Nel feto maschio gli androgeni giocano un ruolo determinante e stimolano il tubercolo genitale a crescere formando così la struttura del pene.
Per quanto riguarda il canaletto della pipì, l’uretra, esso è all’inizio simile ad un foglio di carta aperto, che poi col tempo si chiude, si arrotola su se stesso. Tale chiusura inizia dalla base del pene e procede col tempo sino alla punta del glande, trasformando così il foglio di carta aperto (placca uretrale) in un tubo: il canale uretrale.
Nei bambini affetti da ipospadia tale processo di tubularizzazione ad un certo punto si ferma, non si completa sino alla fine, pertanto l’uretra non arriva sino alla punta del pene, ma si apre prima. Quanto prima avviene l’arresto del processo di tubularizzazione, tanto più in basso sarà il meato dell’uretra.
Durante il processo di formazione il pene è curvo, solo quando l’uretra arriva in punta il pene si raddrizza. Nei bambini con ipospadia, non essendoci un’uretra completa, spesso il pene è curvo (recurvatum penis). Quanto più grave è l’ipospadia tanto è più frequente la curvatura del pene.
CAUSE
Nel feto maschio sono gli androgeni a guidare lo sviluppo dei genitali esterni. Pertanto si pensa che l’ipospadia sia connessa ad un’interruzione di tale stimolazione androgenica. Questo può essere causato da:
- fattori genetici: alterazioni genetiche della produzione degli androgeni
- fattori ambientali: esposizione durante la gravidanza ad estrogeni (es.: progestinici, dietilstilbestrolo) che antagonizzano l’azione degli androgeni
Nella maggior parte dei casi, comunque, non è possibile individuare una causa precisa e l’ipospadia sembra essere il risultato di più fattori, tra cui i più importanti sono:
- avanzata età materna
- preesistente diabete mellito materno
- prematurità del bambino con nascita prima della 37a settimana di gravidanza
- padre affetto da ipospadia
- esposizione a fumo e pesticidi durante la gravidanza
DIAGNOSI
L’ipospadia viene in genere diagnosticata alla nascita in occasione della valutazione neonatale generale. Quando viene riscontrata la presenza di un’ipospadia i medici, in particolare il chirurgo pediatrico o meglio l’urologo pediatrico, valutano i seguenti aspetti:
1. caratteristiche dell’ipospadia: posizione del meato uretrale, conformazione del glande, presenza e grado della curvatura del pene
2. presenza e posizione dei testicoli: circa il 10% dei bambini con ipospadia hanno testicoli ritenuti (criptorchidismo).
Quando l’ipospadia non è associata a criptorchidismo o ad altre anomalie dei genitali esterni si parla di “ipospadia isolata”. Durante la vita fetale i genitali esterni si formano dopo l’VIII settimana di gestazione, ben dopo le fasi critiche dello sviluppo renale (VII settimana) e originano da strutture completamente diverse da quelle da cui derivano gli organi dell’apparato urinario, pertanto in caso di ipospadia isolata è molto raro avere anche anomalie dell’alto apparato urinario. Per questo motivo, in caso di ipospadia isolata non sono necessari esami per valutare i reni.
Quando invece l’ipospadia è associata alla presenza di testicoli ritenuti (criptorchidismo) c’è la possibilità che il bambino sia affetto da un Disordine della Differenziazione Sessuale (DSD). Pertanto in caso di ipospadia associata a criptorchidismo occorre eseguire degli accertamenti, come ad esempio:
- - ecografia addome e pelvi: per valutare i genitali interni
- - cariotipo: per studiare la presenza del cromosoma Y e di anomalie cromosomiche
- - esami del sangue: per studiare i livelli degli elettroliti (soprattutto sodio e potassio) e degli ormoni
3. presenza di altre malformazioni: malformazioni cardiache, ano imperforato, malformazioni degli arti, labbro leporino. In caso di ipospadia associata ad una di queste malformazioni il rischio di avere anche un’anomalia dell’apparato urinario aumenta, pertanto è bene eseguire un’ecografia dei reni e della vescica.
CONSEGUENZE
Cosa comporta avere l’ipospadia?
Se un bambino ha una grave forma di ipospadia e non gli viene corretta:
- da grandicello dovrà urinare in posizione seduta, in quanto il getto dell’urina sarà deviato verso il basso
- da adulto avrà problemi di:
- penetrazione a causa della curvatura del pene
- infertilità in quanto come è deviato il getto dell’urina, così sarà deviato anche il getto dello sperma, che non sarà in grado di raggiungere l’ovulo femminile
Se un bambino ha un’ipospadia lieve, senza curvatura del pene, non avrà problemi di penetrazione o infertilità, ma unicamente un getto urinario deviato.
I bambini a cui non viene corretta l’ipospadia possono sviluppare da adolescenti o da adulti ripercussioni psicologiche con paura di non riuscire a controllare il getto urinario , mancata accettazione dell’aspetto estetico del proprio pene e insicurezza circa le proprie capacità sessuali.
TRATTAMENTO
La correzione dell’ipospadia è solo di tipo chirurgico.
Scopi dell’intervento sono:
- ricostruire l’uretra mancante
- correggere l’eventuale curvatura del pene
- ricostruire o asportare il prepuzio
La American Academy of Pediatrics consiglia di eseguire qualunque chirurgia sui genitali esterni prima dei 18 mesi di età, in quanto dopo i 18 mesi il bambino è cosciente della propria identità sessuale.
In ambito urologico pediatrico si tende in genere a correggere l’ipospadia tra i 6 ed i 12 mesi di età. Non prima dei 6 mesi per evitare rischi anestesiologici aggiuntivi. Non dopo i 12 mesi per ridurre al minimo il coinvolgimento psicologico del bambino.